43622661061
با ما در تماس باشـید
هیچ محصولی در سبد خرید نیست.
با ما در تماس باشـید
زمان مطالعه12 دقیقه
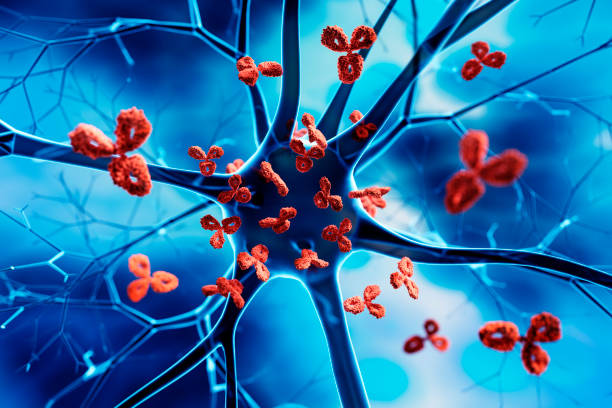
ابتلا به بیماری معمولاً دلهرهآور است؛ اما این اضطراب و دلهره با آشنایی بیشتر و شناخت بیماری و روشهای درمان آن تا حد زیادی کاهش مییابد. در حقیقت این ناشناختهها هستند که ما را بیشتر میترسانند. آگاهی به موقع، میتواند درمان هر نوع بیماری را سرعت بخشد و امکان بهبودی را افزایش دهد. در این مقاله قصد داریم؛ شما را با بیماریهای خود ایمنی آشنا کنیم.
برای شروع بهتر است با یک مثال شروع کنیم. بیایید تصور کنیم که بدن ما یک قلعه است. برای این قلعه سیستم ایمنی ارتشی میباشد که با مهاجمانی مانند باکتریها، مبارزه میکند. حالا اگر ارتش ما بد کار کند و به قلعه حمله نماید، در این صورت ما به یک بیماری خود ایمنی مبتلا شدهایم. در ادامه این مقاله به تعریف بیماری خود ایمنی، علائم، راههای درمان و غیره میپردازیم. اگر تمایل به آشنایی بیشتر با این بیماری دارید، پیشنهاد میکنم ادامه مقاله را مطالعه فرمایید.
بیماری خود ایمنی وضعیتی است که در آن، سیستم ایمنی بدن شما به اشتباه به بدن حمله میکند. سیستم ایمنی به طور معمول بدن را در برابر میکروبهایی مانند باکتریها و ویروسها محافظت مینماید. در حقیقت وقتی که حمله این مهاجمان خارجی را احساس کرد، ارتشی از سلولهای جنگنده را برای حمله به آن ها میفرستد.
به طور معمول، سیستم ایمنی، میتواند تفاوت بین سلولهای خارجی و سلولهای خود را تشخیص دهد؛ اما در بیماری خود ایمنی، سیستم دفاعی طبیعی بدن نمیتواند این تفاوت را متوجه شود. در نتیجه سلولهای مفاصل یا پوست و غیره را با مهاجم خارجی اشتباه میگیرد. در این شرایط پروتئینهایی به نام اتوآنتیبادی آزاد میکند که به سلولهای سالم حمله کنند و مشکل از اینجا آغاز میشود. برخی از بیماریهای خود ایمنی تنها یک اندام را هدف قرار میدهند؛ مثلاً دیابت نوع ۱ به پانکراس، آسیب میرساند؛ اما بعضی از انواع آن مانند لوپوس اریتماتوز سیستمیک، کل بدن را تحت تأثیر قرار میدهند.
محققان نمیدانند چه چیزی باعث بیماری خود ایمنی میشود؛ اما چندین تئوری به بیش فعال سیستم ایمنی اشاره میکنند که پس از عفونت یا آسیب، به بدن حمله میکند. ما میدانیم که عوامل خطر خاصی هستند که ماها شانس ابتلا به اختلالات خود ایمنی را افزایش میدهد. در ادامه به بعضی از مهمترین این عوامل اشاره شده است.
ژنتیک: برخی از بیماریهای خود ایمنی، زمینه ژنتیکی دارند. یک فرد ممکن است ژنهایی را به ارث ببرد که او را مستعد ابتلا به این بیماریها میکنند.
وزن: اضافه وزن یا چاقی خطر ابتلا به آرتریت روماتوئید یا آرتریت پسوریاتیک را افزایش میدهد. این میتواند به این دلیل باشد که وزن بیشتر فشار بیشتری بر مفاصل وارد میکند یا به این دلیل که بافت چربی موادی میسازد که ایجاد التهاب را تحریک میکنند.
سیگار کشیدن: تحقیقات سیگار کشیدن را با تعدادی از بیماریهای خود ایمنی از جمله لوپوس، آرتریت روماتوئید، پرکاری تیروئید و ام اس مرتبط دانسته است.
برخی داروها: برخی داروهای فشار خون یا آنتیبیوتیکها، میتوانند لوپوس ناشی از دارو را تحریک کنند که اغلب شکل خوشخیمتری از لوپوس است. همچنین گفته میشود داروهای خاصی که برای کاهش کلسترول استفاده میشوند، به نام استاتینها، میتوانند باعث ایجاد میوپاتی ناشی از استاتین شوند. میوپاتی یک بیماری خود ایمنی نادر است که باعث ضعف عضلانی میشود. در نتیجه قبل از شروع یا قطع هر دارویی، حتماً با پزشک خود مشورت کنید.
عوامل محیطی: نور خورشید، برخی مواد شیمیایی و عفونتهای ویروسی یا باکتریایی، همگی میتوانند بر ایجاد شرایط خود ایمنی تأثیر بگذارند.
جنسیت: زنان بیشتر از مردان به دلیل عوامل هورمونی به اختلالات خود ایمنی مبتلا هستند. این اختلالات اغلب در سنین باروری ایجاد میشوند.
نژاد: به نظر میرسد که نژاد در ابتلا به برخی از بیماریهای خود ایمنی نقش دارد. به عنوان مثال، افراد سفیدپوست بیشتری به دیابت نوع ۱ مبتلا میشوند، در حالی که لوپوس در افراد آفریقایی آمریکایی و اسپانیایی تبار شدیدتر است.
برخی از اختلالات مانند لوپوس و مولتیپل اسکلروزیس (MS) زمینه ژنتیکی دارند و داشتن سابقه خانوادگی امکان ابتلا به آن را افزایش میدهد. داشتن یکی از بستگان مبتلا به بیماری خود ایمنی خطر ابتلا را زیاد میکند، اما به این معنا نیست که به طور قطعی به بیماری مبتلا میشوید. تحقیقات ژنومی جهشهای ژنتیکی خاص مشترک در افراد مبتلا به بیماریهای خود ایمنی مختلف را نشان دادهاند.
بیماریهای خود ایمنی رایج بیش از ۸۰ مورد هستند. در اینجا ۱۴ مورد از رایجترین آنها آورده شده است.
محصولات مرتبط: کیت تست تیروئید
محصولات مرتبط : کیت تست کم خونی
علائم بیماری خود ایمنی ممکن است در بعضی افراد شدید و در بعضی دیگر خفیف باشد. درجات مختلفی از بیماری خود ایمنی وجود دارند. علائمی که یک فرد نشان میدهند، احتمالاً به عوامل متعددی مربوط میشوند که شامل ژنتیک، محیط و سلامت شخصی است.
علائم اولیه بسیاری از بیماریهای خود ایمنی بسیار مشابه هستند. مواردی مانند:
البته هر یک از انواع بیماریهای خود ایمنی میتوانند علائم منحصر به فرد خود را داشته باشند. به عنوان مثال، دیابت نوع ۱ باعث تشنگی شدید، کاهش وزن و خستگی میشود. بیماری التهابی روده باعث درد شکم، نفخ و اسهال میشود. در بیماریهای خود ایمنی مانند پسوریازیس یا آرتریت روماتوئید، علائم ممکن است ظاهر شوند و از بین بروند. دوره ظاهر شدن علائم، شعلهور شدن نامیده میشود. دورهای که علائم از بین میروند، بهبودی نامیده میشود.
با وجود انواع مختلف بیماری خود ایمنی، بسیاری از آنها علائم مشابهی دارند. در نتیجه تشخیص نیز، میتواند دشوار باشد زیرا این علائم میتوانند ناشی از سایر بیماریهای رایج باشند. اگر سالم بودهاید و ناگهان احساس خستگی یا سفتی مفاصل میکنید، آن را کماهمیت نشمارید. اگر علائم بیماری خود ایمنی را دارید به پزشک مراجعه کنید. پزشک میتواند علائم شما را دقیقتر ببیند و آزمایشهایی را برای شناسایی یا رد بیماری خود ایمنی انجام دهد.
بسته به نوع بیماری، ممکن است نیاز به مراجعه به متخصص داشته باشید. روماتولوژیستها، بیماریهای مفصلی مانند آرتریت روماتوئید و همچنین سایر بیماریهای خود ایمنی مانند سندرم شوگرن و SLE را درمان میکنند. متخصصان گوارش، بیماریهای دستگاه گوارش مانند بیماری سلیاک و کرون را درمان مینمایند. متخصصان غدد، مواردی از جمله بیماری گریوز، تیروئیدیت هاشیموتو و بیماری آدیسون را تحت درمان قرار میدهند. متخصصین پوست نیز به دیماریهای پوستی مانند پسوریازیس را درمان میپردازند.
هیچ آزمایش واحدی نمیتواند بیشتر بیماریهای خود ایمنی را تشخیص دهد. پزشک از ترکیبی از آزمایشها و بررسی علائم و معاینه فیزیکی برای تشخیص استفاده میکند. آزمایش آنتیبادی ضد هستهای (ANA) معمولاً یکی از اولین آزمایشهایی است که پزشکان در صورت شک به بیماری خود ایمنی از آن استفاده میکنند. جواب مثبت این آزمایش یعنی که شما ممکن است یکی از این بیماریها را داشته باشید؛ اما دقیقاً تأیید نمیکند که کدام یک را دارید یا اینکه قطعاً به یکی از آنها مبتلا هستید.
آزمایشات دیگر به دنبال اتوآنتی بادیهای خاص تولید شده در برخی بیماریهای خود ایمنی هستند. پزشک شما همچنین ممکن است آزمایشهای غیر اختصاصی را برای بررسی التهابی که این بیماریها در بدن ایجاد میکنند، انجام دهد. داروها معمولاً بیماریهای خود ایمنی را درمان نمیکنند؛ اما میتوانند سیستم ایمنی بیش فعال را کنترل کرده و التهاب را کاهش دهند. یا حداقل درد و التهاب را کمتر نمایند.
داروهای مورد استفاده برای درمان این شرایط عبارتاند از:
درمانهایی نیز برای تسکین علائمی مانند درد، تورم، خستگی و بثورات پوستی در دسترس هستند. داشتن یک رژیم غذایی متعادل و ورزش منظم ممکن است به شما کمک کند، احساس بهتری داشته باشید.
نکات پایانی
در این مقاله سعی کردیم به معرفی بیماری خود ایمنی بپردازیم. لوپوس، مولتیپل اسکلروزیس، آرتریت روماتوئید، پسوریازیس و انواع دیگری از بیماری خود ایمنی را در این مقاله معرفی کردیم. همانطور که گفته شد، ممکن است در صورت ابتلا به هر یک از این بیماریها؛ درد، خستگی، سرگیجه، بثورات پوستی، افسردگی و بسیاری از علائم دیگر را تجربه کنید. اغلب علائم اولیه این بیماریها به هم شباهت دارند که تشخیص آن ها را سخت میکند. پس علائمی که گفته شد، میتواند نشانهای از شروع یک بیماری خود ایمنی باشد. در صورت مشاهده علائم مراجعه به پزشک ضروری است.
بیماریهای خود ایمنی در زنان شایعتر هستند و اغلب زمینه ژنتیکی دارند. همچنین عوامل دیگری نیز میتوانند امکان ابتلا به آنها را افزایش دهند. آزمایشهای خونی در کنار سایر آزمایشات میتوانند به پزشکان در تشخیص این بیماری کمک کنند.
مرحله بعد از تشخیص درمان است که در هر مورد لازم است به متخصص مربوطه مراجعه شود. همانطور که گفته شد، درمان اصلی بیماریهای خود ایمنی معمولاً درمانهای کنترل کننده است. داروهایی که التهاب را کاهش میدهند و داروهای سرکوب کننده سیستم ایمنی، مسیر اصلی برای کمک به بیماران مبتلا به انواع بیماریهای خود ایمنی است. در صورت تشخیص به موقع و درمان مناسب بیماران مبتلا به بیماریهای خود ایمنی، میتوانند زندگی باکیفیت بالاتری را تجربه کنند. در پایان امیدواریم که این مقاله برای شما مفید بوده باشد.
می پسنـدم0
با استفاده از روشهای زیر میتوانید این صفحه را با دوستان خود به اشتراک بگذارید.
اندازه متن12
درباره نارون تجهیز طب
وبسایت نارون تجهیز طب ارائه دهنده راهکارهای تجهیز آزمایشگاههای طبی و تحقیقاتی و فروشنده عمده و تکی تجهیزات آزمایشگاهی و تجهیزات پزشکی با افتخار در خدمت شماست.





تماس با ما
کلیه حقوق مادی و معنوی برای این سایت محفوظ می باشد و هرگونه کپی برداری شامل پیگرد قانونی می باشد.
